Méthode de rééducation sensitive des douleurs neuropathiques pour traiter les complications fréquentes d’une décompression du tunnel carpien
Julie FOREST-LANTHIER[1]
RÉSUMÉ
Le syndrome du tunnel carpien est un problème fréquent pour lequel une chirurgie de décompression est souvent réalisée, suite à laquelle des douleurs neuropathiques peuvent persister. Ce fait clinique a pour but de réitérer l’efficacité de la méthode de rééducation sensitive des douleurs neuropathiques pour le traitement de douleurs neuropathiques persistantes suite à une chirurgie de décompression du tunnel carpien chez une femme travaillant à temps complet. Ce fait clinique démontre que Madame a pu maintenir son rôle de travailleuse tout en conciliant les exigences de l’intervention. Au moment de l’arrêt des suivis, Madame avait une diminution des douleurs ressenties et avait retrouvé son plein rendement et son engagement occupationnel.
Keywords: Neuropathic Pain – Somatosensory Pain Rehabilitation – Carpal Tunnel release – Mechanical Allodynia – Hand Therapy
INTRODUCTION
Le Syndrome du Tunnel Carpien (STC) implique une compression du nerf médian au niveau du poignet qui occasionne de la douleur et des symptômes sensitifs (Padua et al., 2023). La Décompression du Tunnel Carpien (DTC) est une procédure chirurgicale répandue pour traiter le STC. Entre 3 à 20% des patients ayant subi cette chirurgie verront leurs symptômes persister, ou se modifier par l’apparition de nouvelles douleurs. La prise en charge postopératoire inclut l’évaluation de la douleur et de la sensibilité ainsi que l’immobilisation par orthèse, le massage de cicatrice et les glissements neuraux (Lauder et al., 2019).
La méthode de Rééducation Sensitive des Douleurs neuropathiques (RSD) est une méthode d’évaluation standardisée et de traitement non invasive des troubles de la sensibilité et des douleurs neuropathiques. Serait-il possible que la méthode de RSD permette de diminuer les douleurs neuropathiques persistantes chez les personnes qui ont bénéficié d’une DTC et d’améliorer leur rendement et leur engagement occupationnel ?
Ce fait clinique a pour but de réitérer l’efficacité de la méthode de RSD dans le traitement de douleurs neuropathiques persistantes suite à une DTC chez une femme travaillant à temps complet.
PATIENTE ET MÉTHODES
Mme A, 53 ans, droitière, possédait une garderie en milieu familial dont elle était l’unique éducatrice. Madame travaillait des quarts de 12 heures, cinq jours par semaine. En 2022, Madame a développé des engourdissements aux mains. Un diagnostic de STC a alors été posé, puis une DTC à la main droite a été effectuée en août 2022. Trois mois après la chirurgie, Madame notait la persistance des engourdissements en plus de l’apparition de sensations de brûlure. Elle a alors été référée en ergothérapie, en clinique privée. Au niveau fonctionnel, Madame rapportait une difficulté à utiliser sa main droite de façon soutenue lors de la réalisation de ses occupations (ex. : écriture, préparation des repas). Compte tenu de l’anamnèse clinique et des plaintes spontanées de Madame, une évaluation selon la méthode de RSD a été effectuée.
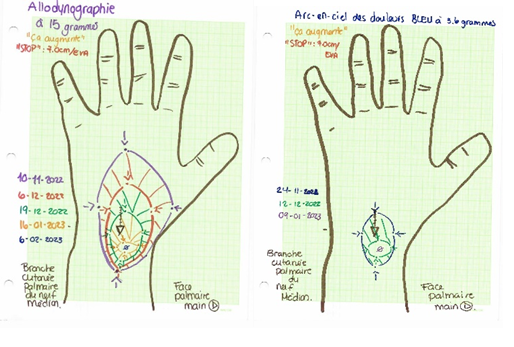
Tel qu’indiqué par la méthode de RSD (Spicher et al., 2020), l’évaluation s’est poursuivie avec la passation du Questionnaire de la Douleur Saint-Antoine (QDSA). Madame y a décrit des symptômes somesthésiques et neuropathiques localisés à la face palmaire de la main droite, ainsi : « battements, irradiation, piqûre, serrement, déchirure, brûlure, froid, fourmillements et engourdissement ». Avec ces informations et l’atlas des territoires cutanés (Spicher et al., 2017), l’hypothèse de la branche cutanée lésée a été posée : la branche cutanée palmaire du nerf médian droit – qui ne passe pas par le tunnel carpien. Puisque l’anamnèse clinique amenait à soupçonner une Allodynie Mécanique Statique (AMS), l’évaluation s’est poursuivie avec la réalisation de l’allodynographie. L’invariant douloureux a été défini avec l’Échelle Visuelle Analogique (EVA), à 7 cm, puis l’allodynographie à 15,0 g (#5.18) a été cartographiée (Fig. 1A – page suivante). La condition neuropathique de Madame a été posée : névralgie brachiale incessante de la branche cutanée palmaire du nerf médian droit (stade IV de lésions axonales Aβ) avec AMS. L’évaluation s’est conclue avec la recherche du 5e point, déterminant la sévérité de l’AMS, ici à 3,6 g (bleu – conséquente), indiquant un pronostic de durée des traitements pour la résorption de l’AMS de 3 mois (Spicher et al., 2020).
A. Allodynographies successives.
B. Arc-en-ciel des douleurs bleu à 3,6g.
Figure 1 : Évolution des résultats pour la branche cutanée palmaire du nerf médian droit.
Le traitement de l’AMS a débuté :
Enseignement des précautions : éviter au maximum de toucher la zone allant de la face palmaire de la main droite jusqu’au pli du coude (nerf cutané latéral de l’avant-bras) ;
Enseignement pour la Contre Stimulation Vibrotactile à Distance (CSVD) confortable : la zone de travail cousine au niveau du nerf cutané latéral de l’avant-bras étant inconfortable au toucher, la recherche s’est poursuivie au niveau segmentaire, à un niveau inférieur à l’insertion de la racine correspondante. La zone de travail confortable et normale se situait au niveau de Th 2 antérieur. Il a été demandé à Madame de stimuler 8 fois par jour pour 1 minute (ou moins longtemps) cette zone avec une texture confortable.
À la 2e séance, la cartographie du territoire de l’arc-en-ciel des douleurs bleu (Fig. 1B) a été réalisée avec l’esthésiomètre 3,6 g (#4.56). Puis, une réévaluation en alternance avec l’allodynographie a été effectuée. Lorsque la cartographie de l’arc-en-ciel des douleurs bleu a été négative, celle de l’arc-en-ciel des douleurs indigo (8,7 g – #4.93) a été effectuée le jour même. Quand l’allodynographie s’est révélée négative, l’évaluation et la rééducation de l’hypoesthésie sous-jacente ont débuté, tel que préconisé par la méthode de RSD.
Figure 2 au t88 : ésthésiographie secondaire positive et allodynographie négative (Fig. 1A).
L’hypoesthésie sous-jacente a été cartographiée avec une esthésiographie secondaire à l’aide de l’esthésiomètre de 0,2 g (#3.22). L’importance de cette hypoesthésie tactile a d’abord été évaluée par une passation écourtée du test de discrimination de deux points statiques (2 pts(c)), au point le plus endormi de cette esthésiographie. Le traitement à domicile a été ajusté : en plus de poursuivre l’application des précautions et la CSVD, il a été demandé à Madame de réapprendre à toucher directement le territoire, selon le protocole établit sur cinq semaines et débutant par 12 stimulations par jour de 15 secondes (ou moins longtemps). À la séance suivante, l’importance de l’hypoesthésie sous-jacente a été évaluée par une passation écourtée du Seuil de Perception à la Pression (SPP(c)).
Ces deux tests écourtés ont été alternés jusqu’à ce que Madame puisse faire 4 stimulations de 5 minutes par jour. Alors, les tests standards (non écourtés) de 2 pts_ et de SPP_ ont été alternés et le programme d’exercices à domicile a été modifié : les précautions de même que la CSVD ont été cessées et le touche-à-tout a été poursuivi à raison de 4 fois 5 minutes par jour.
RÉSULTATS
Les résultats sont présentés pour une période de 161 jours, entre le moment de l’évaluation initiale t0 (10 novembre 2022) et le dernier suivi en clinique t161 (20 avril 2023). Le signe d’examen clinique de l’allodynographie s’est révélé négatif le 6 février 2023 (Fig. 1A & Fig. 2), soit après 88 jours d’intervention. Après 161 jours de traitements, une amélioration du score au QDSA (Tableau I) et de l’hypoesthésie tactile sous-jacente a été observée (Fig. 2).
Tableau I : Évolution du score au Questionnaire de la Douleur Saint-Antoine entre t(0) et t(161); Note : Des résultats intermédiaires ont été récoltés selon le protocole de la méthode RSD.
DISCUSSION
Ce fait clinique démontre une évolution favorable de la condition douloureuse de Madame même si le contexte d’application de la MRSD pouvait sembler difficile, vu l’implication de Madame dans son travail. Cela peut s’expliquer par une alliance thérapeutique forte instaurée dès l’anamnèse et par l’éducation thérapeutique au patient, deux éléments centraux à la MRSD (Laurent, 2022). Dès le départ, les contraintes professionnelles de Madame pour la fréquence des suivis en clinique et les exigences de la MRSD quant aux exercices pluriquotidiens à domicile ont été clairement discutées. Madame a réorganisé son horaire afin de pouvoir exécuter quotidiennement les exercices de la MRSD et a modifié ses modes opératoires pour respecter les précautions. Des suivis téléphoniques ont été mis en place. Ainsi, l’application de la partie la plus importante du programme dans le cadre du traitement d’une névralgie, la portion à domicile, était en place (Bouchard, 2020; Spicher et al., 2020). Bien que l’évaluation hebdomadaire en clinique soit recommandée, car elle est en elle-même thérapeutique, cette impossibilité n’empêche pas l’utilisation de la MRSD. Pour preuve, l’AMS s’est résorbée à l’intérieur de la durée prévisible. Au dernier suivi, Madame se disait satisfaite de la diminution de ses douleurs et d’avoir retrouvé son fonctionnement. Malgré l’interruption des suivis avant la normalisation (normes : 2pts = 7 mm; SPP = 0,1 g), ce fait clinique permet de constater l’efficacité de la MRSD pour diminuer les douleurs persistantes suite à une chirurgie de DTC, situation qui peut se présenter chez jusqu’à 20% des personnes ayant subi cette chirurgie courante (Lauder et al., 2019). Ce résultat va dans le sens d’un précédent fait clinique qui avait démontré l’efficacité de la MRSD pour le traitement de telles douleurs (Létourneau et al., 2013).
CONCLUSION
Ce fait clinique démontre que la méthode de RSD est efficace pour traiter les douleurs neuropathiques qui persistent trois mois après une chirurgie de décompression du tunnel carpien et pour améliorer l’engagement et le rendement occupationnel chez une femme qui travaillait à temps complet.
RÉFÉRENCES
Bouchard, S. (2020). Guesteditorial Somatosensory rehabilitation of pain explained to medical doctors. e-News Somatosens Rehab, 17(1), 3-12. Téléchargeable (31/10/2023): https://www.neuropain.ch/sites/default/files/e-news/e-news_somatosens_rehab_17_1.pdf#page=3 ;
Lauder, A., Mithani, S. & Leversedge, F.J. (2019). Management of recalcitrant carpal tunnel syndrome. J Am Acad Orthop Surg, 27(15), 551-562 ;
Laurent, V. (2022). De l’importance de l’alliance thérapeutique. Somatosens Pain Rehab, 19(1), 26-30. Téléchargeable (31/10/2023): https://www.neuropain.ch/sites/default/files/e-news/somatosens_pain_rehab_19_1_2022.pdf#page=26 ;
Létourneau, E., Behar, E. & Vittaz, M. (2013). Fait clinique original Traiter la douleur neuropathique suite à une décompression chirurgicale du nerf médian, par la méthode de rééducation sensitive de la douleur. e-News Somatosens Rehab, 10(3), 119-127. Téléchargeable (31/10/2023): https://www.neuropain.ch/sites/default/files/e-news/le-news-103_1.pdf#page=17 ;
Padua, L., Cuccagna, C., Giovannini, S., Coraci, D., Pelosi, L., Loreti, C., Bernabei, R. & Hobson-Webb, L.D. (2023). Carpal tunnel syndrome: updated evidence and new questions. Lancet Neurol, 22, 255-267 ;
Spicher, C., Barquet, O., Quintal, I., Vittaz, M. & de Andrade Melo Knaut, S. (2020). Douleurs neuropathiques : Évaluation clinique et rééducation sensitive (4e édition). Montpellier, Paris : Sauramps Médical ;
Spicher, C., Buchet, N., Quintal, I. & Sprumont, P. (2017). Atlas des territoires cutanés pour le diagnostic des douleurs neuropathiques (3e édition). Montpellier, Paris : Sauramps Médical.
[1] Ergothérapeute graduée de l’Université de Montréal et RSDC®, Centre Professionnel d'Ergothérapie ; 6960, Av. Sherbrooke Est ; Montréal, Québec, H1N 1E5, Canada. info@cpergotherapie.ca